Vorsicht Zecken!
Vorsicht hilft, Hunde und Katzen zu schützen
Zecken sind nicht nur im Frühling und Sommer eine Gefahr, sie sind auch bei niedrigen Temperaturen aktiv. Ab Temperaturen von 5 bis 8°C erwachen die Spinnentiere aus der Winterstarre. Als Überträger von vielen Krankheitserregern können die Blutsauger unseren Heimtieren gefährlich werden. Die Zahl der Borreliose-, FSME- und Babesiose-Erkrankungen steigt.1–7
Die Erreger der Babesiose8–11, auch «Hunde-Malaria» genannt, wird durch die sogenannte Auwaldzecke übertragen. Erste Symptome sind Erschöpfung und Appetitlosigkeit, die sich bis zur Blutarmut (Anämie) mit Fieber und Lethargie steigern können. Im Verdachtsfall sollte sofort der Tierarzt aufgesucht werden – ohne Behandlung verläuft die Erkrankung tödlich!
Das gilt auch für die Gehirnhautentzündung FSME (Frühsommer-Meningo-Enzephalitis).6 Auch hier sind Schwäche und Schläfrigkeit erste Warnsignale, gefolgt von hohem Fieber und Krampfanfällen. Allerdings wird FSME meist nur bei immunschwachen Tieren diagnostiziert. Borreliose kann im Frühstadium durch eine Behandlung mit Antibiotika geheilt werden. Ohne Behandlung kommt es zu Fieberschüben, Müdigkeit und Gelenkentzündungen, die schliesslich zu Lähmungen führen. Eine Impfung ist empfehlenswert, bietet jedoch leider keinen hundertprozentigen Schutz.7

Im hohen Gras warten sie auf ihre Opfer
Die ersten Zecken werden mit Anstieg der Temperaturen aktiv, gewöhnlich im März, wenn die Temperaturen über 8 Grad Celsius ansteigen. Die Monate Mai und Juni verzeichnen die höchste Zeckenaktivität, die bis zum Herbst (Oktober) abnimmt.12
Diese Spinnentiere halten sich hauptsächlich Laub- und Mischwälder auf. Auf bis zu 1,50 Meter hohen Gräsern und Farnen sitzend - nicht auf Bäumen, wie oft fälschlich verbreitet - warten sie auf ihre Opfer.13 Das Hallersche Organ an den Vorderbeinen der Zecken ermöglicht es den augenlosen «Vampiren», die Wirtstiere wahrzunehmen. Haben sie sich auf dem Wirtstier niedergelassen, öffnen sie mit ihren scherenartigen Mundwerkzeugen die Haut des Tieres und saugen das Blut ab. Tagelang bedienen sie sich des Wirtstieres, bevor sie sich abfallen lassen. Zecken können dabei ihr Körpergewicht um das bis zu 200-fache erhöhen und eine weibliche Zecke kann je nach Art bis zu 600 ml Blut aufnehmen.
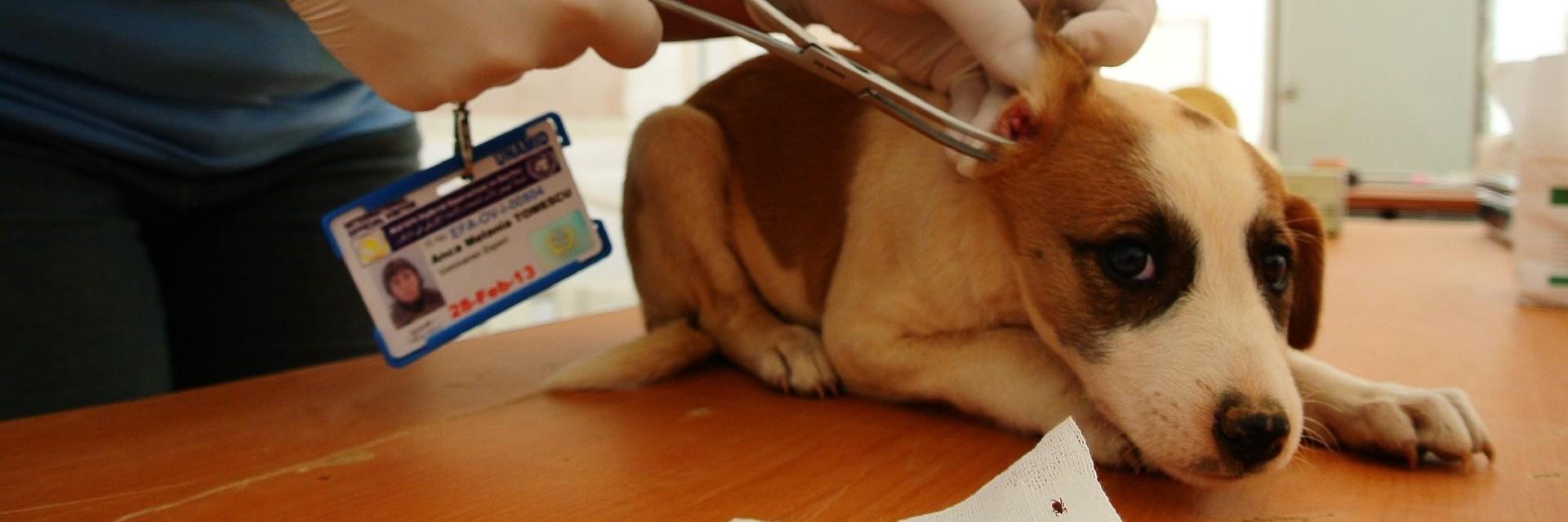
Nach jedem Freilauf gründlich untersuchen
Untersuchen Sie Ihren Hund oder Ihre Katze nach jedem Freilauf gründlich und entfernen Sie sofort jede Zecke, die Sie entdecken.
Zusätzlich schützen tierärztlich empfohlene «Spot-on»-Präparate. Sie werden in den Nacken (und –je nach Mittel- oft zusätzlich kurz vor dem Rutenansatz) geträufelt, wo das Tier sie nicht ablecken kann. Es gibt Präparate, die sowohl abwehrend als auch abtötend gegen Zecken wirken. Vorsicht ist bei dem Wirkstoff «Permethrin» geboten: Während Hunde das Präparat sehr gut vertragen, kann es bei Katzen zu schweren Vergiftungen führen.14,15 Lesen Sie die Gebrauchsanweisung genau und behandeln Sie Hunde und Katzen nicht mit dem gleichen Mittel.
Vor allem bei Katzen sind die «Spot-on»-Präparate den Parasitenschutz-Halsbändern vorzuziehen, da die Katze beim Streunen und Klettern am Halsband hängen bleiben kann. Trotzdem garantieren im Handel angebotene Halsbänder keine hundertprozentige Sicherheit. Jedes Präparat hat eine zeitlich begrenzte Wirkungsdauer, die beobachtet werden muss.
Alternativen
Als eine beliebte pflanzliche Alternative zu herkömmlichen Spot-on-Produkten gegen Zecken können Sie auch zu naturbelassenem Kokos- oder ätherischen Ölen16–19 greifen. Wissenschaftlich nachgewiesen, kann der Bestandteil Laurinsäure in Kokosöl Zecken abschrecken bzw. unterstützend abweisend wirken20–25. Da die Schutzwirkung jedoch nur ca. sechs Stunden anhält, muss das Kokosöl in regelmässigen Abständen auf dem Fell verteilt werden. Studien haben auch gezeigt, dass daher eine Mischung mit Kurkuma16- oder Lavendelöl26,27 die Effektivität verlängern kann. Es ist ratsam, sich hier professionelle Unterstützung einzuholen.
Quellenverweis
2. Baneth G. Tick-borne infections of animals and humans: a common ground. International Journal for Parasitology. 2014;44(9):591–596. doi:10.1016/j.ijpara.2014.03.011
3. Dennis DT, Piesman JF. Overview of Tick-Borne Infections of Humans. In: Goodman JL, Dennis DT, Sonenshine DE, editors. Tick-Borne Diseases of Humans. Washington, DC, USA: ASM Press; 2014. p. 1–11. http://doi.wiley.com/10.1128/9781555816490.ch1. doi:10.1128/9781555816490.ch1
4. Madison-Antenucci S, Kramer LD, Gebhardt LL, Kauffman E. Emerging Tick-Borne Diseases. Clinical Microbiology Reviews. 2020;33(2):e00083-18. doi:10.1128/CMR.00083-18
5. Boulanger N, Boyer P, Talagrand-Reboul E, Hansmann Y. Ticks and tick-borne diseases. Médecine et Maladies Infectieuses. 2019;49(2):87–97. doi:10.1016/j.medmal.2019.01.007
6. AGES - Zecken Informationen. AGES. 2023 [accessed 2024 Mar 14]. https://www.ages.at/mensch/krankheit/infos-zu-zecken-krankheiten
7. RKI - FSME - Antworten auf häufig gestellte Fragen zu Zecken, Zeckenstich, Infektion. [accessed 2024 Mar 14]. https://www.rki.de/SharedDocs/FAQ/FSME/Zecken/Zecken.html
8. Vannier E, Krause PJ. Babesiosis. In: Hunter’s Tropical Medicine and Emerging Infectious Diseases. Elsevier; 2020. p. 799–802. https://linkinghub.elsevier.com/retrieve/pii/B9780323555128001058. doi:10.1016/B978-0-323-55512-8.00105-8
9. Boozer AL, Macintire DK. Canine babesiosis. Veterinary Clinics of North America: Small Animal Practice. 2003;33(4):885–904. doi:10.1016/S0195-5616(03)00039-1
10. Krause PJ. Human babesiosis. International Journal for Parasitology. 2019;49(2):165–174. doi:10.1016/j.ijpara.2018.11.007
11. Irwin PJ. Canine Babesiosis. Veterinary Clinics of North America: Small Animal Practice. 2010;40(6):1141–1156. doi:10.1016/j.cvsm.2010.08.001
12. Veterinärmedizinische Universität Wien: Gefahr durch Zecken bei Tieren. 2023 [accessed 2024 Mar 14]. https://www.vetmeduni.ac.at/universitaet/infoservice/presseinformationen/presseinformationen-2023/gefahr-durch-zecken-bei-tieren
13. Wiener Städtische_Impuls Wissen. [accessed 2024 Mar 14]. https://www.wienerstaedtische.at/impuls-wissen/#!/de/6uVqblNy/zecken-was-sie-schon-immer-ueber-die-blutsauger/
14. GmbH A-MDA. Tierarzneimittel: Kein Permethrin für Katzen. Pharmazeutische Zeitung online. [accessed 2021 Apr 14]. https://www.pharmazeutische-zeitung.de/kein-permethrin-fuer-katzen/
15. Permethrinvergiftung bei Katze und Hund. Justus-Liebig-Universität Giessen. [accessed 2021 Apr 14]. https://www.uni-giessen.de/fbz/fb10/institute_klinikum/klinikum/kleintierklinik/Chirurgie/neurologie/Patienteninformation/p/permethrinvergiftung
16. Goode P, Ellse L, Wall R. Preventing tick attachment to dogs using essential oils. Ticks and Tick-borne Diseases. 2018;9(4):921–926. doi:10.1016/j.ttbdis.2018.03.029
17. Selles SMA, Kouidri M, González MG, González J, Sánchez M, González-Coloma A, Sanchis J, Elhachimi L, Olmeda AS, Tercero JM, et al. Acaricidal and Repellent Effects of Essential Oils against Ticks: A Review. Pathogens. 2021;10(11):1379. doi:10.3390/pathogens10111379
18. Salman M, Abbas RZ, Israr M, Abbas A, Mehmood K, Khan MK, Sindhu ZUD, Hussain R, Saleemi MK, Shah S. Repellent and acaricidal activity of essential oils and their components against Rhipicephalus ticks in cattle. Veterinary Parasitology. 2020;283:109178. doi:10.1016/j.vetpar.2020.109178
19. Gonzaga BCF, Barrozo MM, Coutinho AL, Pereira e Sousa LJM, Vale FL, Marreto L, Marchesini P, de Castro Rodrigues D, de Souza EDF, Sabatini GA, et al. Essential oils and isolated compounds for tick control: advances beyond the laboratory. Parasites & Vectors. 2023;16(1):415. doi:10.1186/s13071-023-05969-w
20. Kiragu GA. EFFICACY OF COCONUT OIL IN THE CONTROL OF TUNGIASIS. 2015. Master thesis.
21. Schwalfenberg S, Witt LH, Kehr JD, Feldmeier H, Heukelbach J. Prevention of tungiasis using a biological repellent: a small case series. Annals of Tropical Medicine & Parasitology. 2004;98(1):89–94. doi:10.1179/000349804225003091
22. Coconut Oil Compounds Repel Insects Better than DEET : USDA ARS. [accessed 2024 Mar 8]. https://www.ars.usda.gov/news-events/news/research-news/2018/coconut-oil-compounds-repel-insects-better-than-deet/
23. Zhu JJ, Cermak SC, Kenar JA, Brewer G, Haynes KF, Boxler D, Baker PD, Wang D, Wang C, Li AY, et al. Better than DEET Repellent Compounds Derived from Coconut Oil. Scientific Reports. 2018;8:14053. doi:10.1038/s41598-018-32373-7
24. Schwantes U, Dautel H, Jung G. Prevention of infectious tick-borne diseases in humans: Comparative studies of the repellency of different dodecanoic acid-formulations against Ixodes ricinus ticks (Acari: Ixodidae). Parasites & Vectors. 2008;1(1):8. doi:10/bggzjr
25. Gitau A, Oyieke F, Evan M. Efficacy of Coconut Oil in The Control of Acute Tungiasis. International Journal of New Technology and Research. 2015;Volume-1:85–92.
26. Agnew J, Gorzelski A, Zhu J, Romero A. Coconut fatty acids exhibit strong repellency and week-long efficacy against several urban pest arthropods of the southwestern United States. Pest Management Science. 2023;79(10):3511–3519. doi:10.1002/ps.7531
27. Barrozo MM, Zeringóta V, Borges LMF, Moraes N, Benz K, Farr A, Zhu JJ. Repellent and acaricidal activity of coconut oil fatty acids and their derivative compounds and catnip oil against Amblyomma sculptum. Veterinary Parasitology. 2021;300:109591. doi:10.1016/j.vetpar.2021.109591